Il diabete di tipo 2 è una patologia metabolica caratterizzata da livelli di glucosio nel sangue superiori alla norma. In particolare, viene diagnosticato nei soggetti asintomatici in presenza di una delle seguenti condizioni:
- glicemia a digiuno maggiore o uguale a 126 mg/dL
- glicemia maggiore o uguale a 200 mg/dl dopo 2 ore dall’assunzione di una soluzione contenente 75g di glucosio.
Un altro parametro che può essere utilizzato per la diagnosi di diabete è la cosidddetta emoglobina glicata, che misura la quota di emoglobina che si è legata al glucosio presente in circolo. Più sono alti i valori della glicemia, maggiore sarà la percentuale di emoglobina glicata. Questo valore non rispecchia però i livelli della glicemia al momento della misurazione, ma quelli degli ultimi tre mesi ed è indicativo di diabete quando è superiore al 6,5%.
Negli individui che presentano invece sintomi tipici del diabete di tipo 2, si arriva a una diagnosi in presenza di livelli di glicemia superiori o uguali a 200 mg/dl indipendentemente dal tempo trascorso dall’ultimo pasto.
Attualmente rappresenta la forma di diabete maggiormente diffusa: si stima che colpisca il 6% della popolazione italiana, circa 3,5 milioni di pazienti, una percentuale che negli ultimi anni è in forte ascesa.
Il diabete di tipo 2, non di rado, si presenta in concomitanza con altre patologie, come obesità, dislipidemia e ipertensione: in tal caso si parla di sindrome metabolica.
Essendo una malattia cronica, è importante sottoporsi regolarmente a esami e visite di controllo per evitare di incorrere in complicanze che aumentano il rischio di mortalità e di ospedalizzazione.
Per esempio, lo specialista può richiedere di controllare con regolarità la pressione arteriosa e di eseguire esami del sangue per valutare i livelli di colesterolo e trigliceridi in modo da ridurre in particolare i rischi cardiovascolari.
È inoltre importante individuare precocemente gli individui a rischio di diabete. Secondo i criteri stabiliti nelle linee guida dell’American Diabetes Association, devono sottoporsi a test di screening per il diabete tutti gli adulti al di sopra dei 35 anni d’età. Inoltre, sono considerati a rischio anche gli adulti di qualsiasi età con un indice di massa corporea che indichi sovrappeso od obesità che presentino uno o più dei seguenti fattori di rischio:
- avere un genitore o un fratello che soffre o ha sofferto di diabete mellito di tipo 2
- appartenere a un’etnia ad alto rischio (afroamericani, latini, nativi americani, asiatici americani, isolani del Pacifico)
- aver sofferto di patologie cardiovascolari
- soffrire di ipertensione, in particolare con valori di pressione arteriosa uguali o maggiori di 130/80 mmHg o in terapia antipertensiva
- avere livelli di colesterolo HDL inferiori a 35 mg/dL e/o di trigliceridi superiori a 250 mg/dL
- condurre una vita sedentaria
- essere affetti da sindrome dell’ovaio policistico
- presentare altre condizioni cliniche associate all’insulino-resistenza (come per esempio obesità grave, acantosi nigricans).
Appartengono ai soggetti a rischio anche coloro che presentano livelli di zucchero nel sangue più alti del normale, ma non abbastanza da configurare una diagnosi di diabete di tipo 2. In questi casi si parla di prediabete, che viene diagnosticato in caso di:
- alterazione della glicemia a digiuno, con valori compresi tra 100 e 125 mg/dl
- alterata tolleranza glucidica, con valori compresi tra 140 e 199 mg/dl due ore dopo una curva di carico glicemica (75 mg di glucosio);
- livelli di emoglobina glicata compresi tra 5,7% e 6,4%.
Cause del diabete di tipo 2
Gli alterati livelli di glicemia tipici del diabete di tipo 2 dipendono dal fatto che le cellule smettono di rispondere normalmente all’ormone che consente al glucosio di entrare nelle cellule, ovvero l’insulina, la cui produzione non sarà più sufficiente per l’organismo. Questo fenomeno viene chiamato insulino-resistenza.
L’eziologia del diabete di tipo 2 non è però ancora chiara e si pensa che sia multifattoriale: la familiarità influisce solo in parte nello sviluppo della patologia e il suo esordio è correlato anche ad altri fattori, tra cui per esempio l’obesità e l’avanzare dell’età. Il diabete mellito di tipo 2 esordisce infatti solitamente in età adulta, dopo i 40 anni e con maggiore frequenza dopo i 60, a differenza del diabete di tipo 1, che si manifesta prevalentemente nei bambini e negli adolescenti, e a quello gestazionale, che si presenta nelle donne in gravidanza.
Sintomi e complicanze del diabete di tipo 2
I sintomi del diabete di tipo 2 sono più sfumati rispetto a quelli del diabete di tipo 1 e, in alcuni casi, possono essere confusi con alterazioni fisiologiche dovute all’invecchiamento. Per questo, non di rado, la diagnosi è tardiva, quando si sono già manifestate alcune complicazioni della malattia.
I sintomi iniziali del diabete di tipo 2 sono:
- poliuria, ovvero un aumento della quantità delle urine emesse
- polidipsia, un aumento della sete che si sviluppa come conseguenza della massiccia quantità di urine eliminate.
Il diabete di tipo 2, inoltre, porta anche a una rallentata cicatrizzazione delle ferite, a una maggiore incidenza delle infezioni, a stanchezza, visione offuscata e secchezza oculare.
I rischi a lungo termine del diabete di tipo 2 sono legati a complicanze micro e macrovascolari, che favoriscono la comparsa di:
- retinopatia, che si manifesta con una riduzione delle capacità visive
- neuropatia diabetica, che genera un’alterata sensibilità a livello distale, condizione dovuta al danneggiamento dei nervi periferici
- piede diabetico, che porta a ulcerazioni e deformità a livello dei piedi
- insufficienza renale
- problemi di salute sessuale sia nell’uomo, con disfunzione erettile, che nella donna, con secchezza vaginale e dolore durante i rapporti (dispareunia)
- aumentato rischio cardiaco, che può determinare malattia coronarica e insufficienza cardiaca congestizia.
È bene anche non sottovalutare la salute orale, in quanto livelli elevati della glicemia possono danneggiare denti e gengive.
Infine, per alcuni pazienti l’impatto del diabete può essere importante anche a livello psicologico, motivo per il quale è bene considerare l’importanza della salute mentale nella gestione di questa patologia.
Trattamenti del diabete di tipo 2
Le linee guida dell’American Diabetes Association affrontano il tema della gestione e della prevenzione del diabete di tipo 2 da diversi punti di vista, primi tra tutti l’educazione alimentare e lo stile di vita in generale. Prendersi cura del proprio fisico, attraverso una dieta sana e una regolare attività fisica, aiuta infatti a tenere sotto controllo i valori della glicemia, e a mantenenere il peso, i valori di pressione e di lipidi nel sangue nella norma, evitando così di andare incontro alle complicanze tipiche del diabete. A questo scopo, è bene che il medico consigli un’alimentazione che incontri i gusti del paziente e che si basi sui dettami della dieta mediterranea, dando quindi ampio spazio a legumi, semi, frutta e verdura di stagione e cereali non raffinati, e limitando invece pesce, uova, pollame, carni processate, zuccheri ecc.
Per quanto riguarda invece l’esercizio fisico, le linee guida raccomandano agli adulti almeno 150 minuti a settimana di attività fisica moderata o intensa, da suddividere in tre giorni, con al massimo 2 giorni consecutivi di inattività. Inoltre, sono consigliati anche 2-3 sessioni a settimana di esercizi di resistenza. Le cose cambiano per i più giovani e per gli anziani: per i primi si suggeriscono almeno 60 minuti al giorno di esercizi aerobici di media-alta intensità e 3 giorni a settimana di attività di potenziamento muscolare e osseo, mentre per i secondi sono raccomandati esercizi di flessibilità ed equilibrio, come per esempio yoga e tai-chi.
Insieme ai consigli nutrizionali, l’attività fisica può aiutare a mantenere il peso nella norma o, in caso di sovrappeso, a favorire un dimagrimento pari al 5% del peso iniziale, come raccomandato dalle linee guida.
Infine, gli specialisti suggeriscono anche nei diabetici l’astensione dal fumo di sigaretta.
Parallelamente a questi interventi sullo stile di vita, in presenza di diabete di tipo 2 il medico può valutare la prescrizione di farmaci appartenenti alla classe degli ipoglicemizzanti orali. La molecola più usata in tal senso è la metformina, che consente di ridurre l’assorbimento intestinale di glucosio. Terapie alternative a questa, che si somministrano sempre per bocca, sono costituite da:
- inibitori del cotrasportatore sodio-glucosio-2 (SGLT2), che bloccano il riassorbimento del glucosio a livello renale; la loro efficacia si riduce in presenza di patologie a carico di questo distretto
- analoghi del GLP-1, che stimolano la produzione di insulina, rallentano il tempo di svuotamento gastrico e aumentano il senso di sazietà.
La somministrazione di insulina nel diabete di tipo 2 viene prescritta solo nelle fasi avanzate della malattia e in quelle circostanze in cui non si riesce a tenere sotto controllo la glicemia.
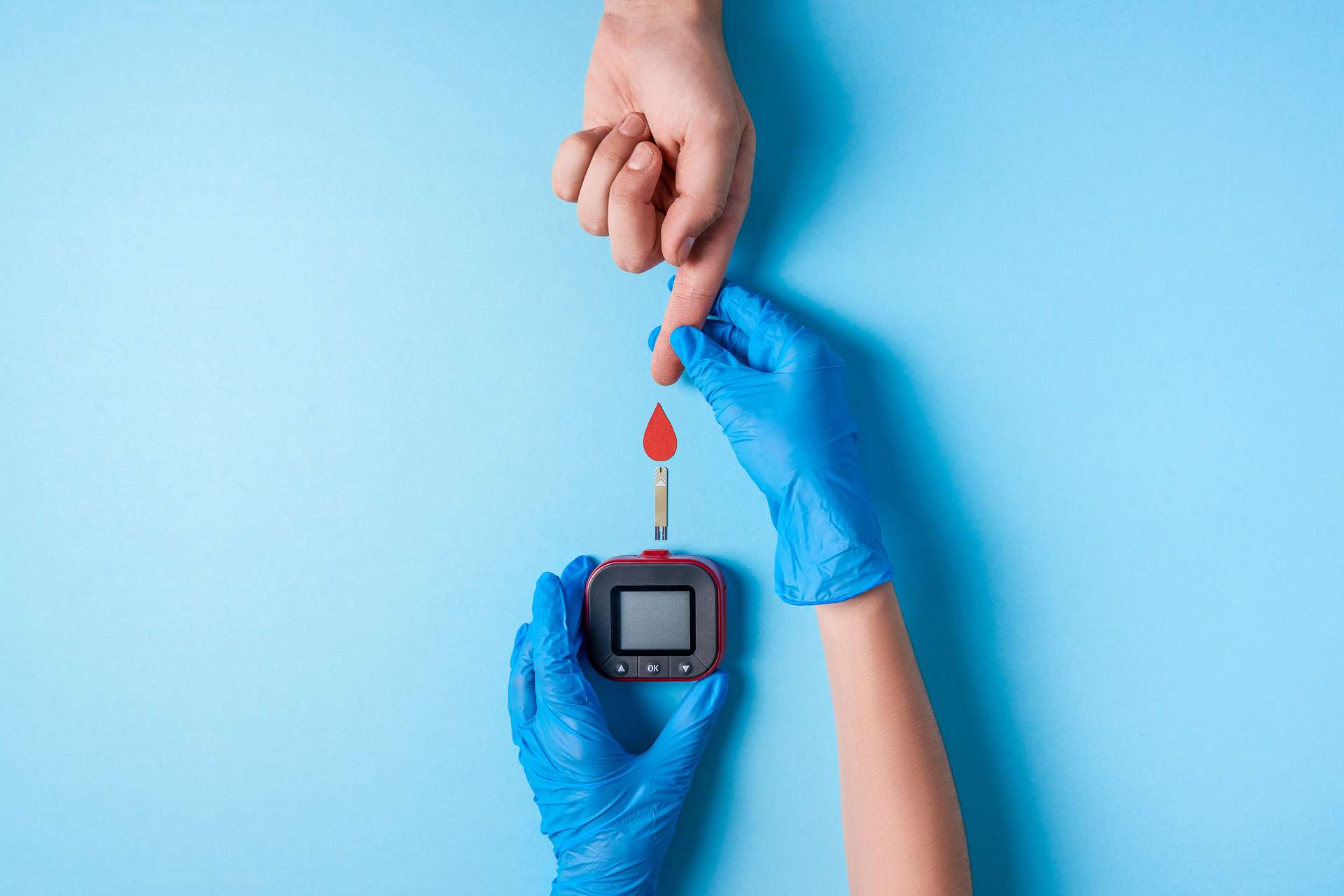
Oltre a questi trattamenti potrebbe essere utile effettuare di frequente dei controlli glicemici utilizzando le tecnologie di monitoraggio domiciliare, come il glucometro, sia a digiuno che nel postprandiale per capire se la strategia utilizzata per la gestione della glicemia è efficace o meno.
Essendo una malattia cronica e non sempre di facile gestione, è importante che i pazienti con diabete di tipo 2 ricevano un adeguato supporto familiare, in aggiunta a quello del team multidisciplinare dei centri diabetologici.
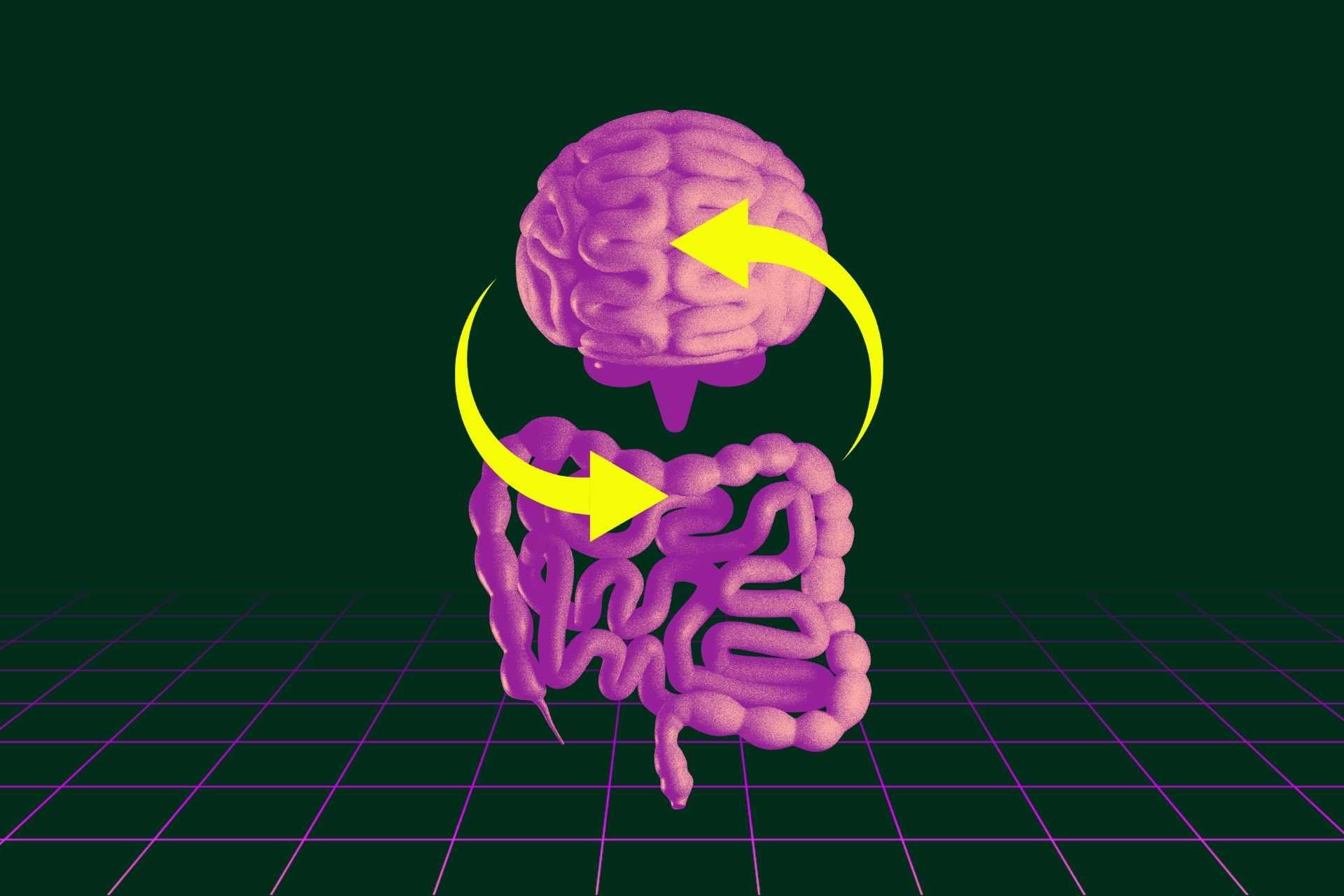
Microbiota intestinale e diabete di tipo 2
Il microbiota intestinale è costituito da una comunità di microrganismi che vivono in simbiosi con l’organismo che li ospita e svolgono funzioni importantissime per mantenere un buono stato di salute. L’alterazione di questo equilibrio, detto disbiosi, può infatti favorire lo sviluppo di differenti patologie, tra cui quelle metaboliche.
Per quanto riguarda in particolare il diabete, è stato osservato che nei pazienti affetti da questa condizione l’abbondanza di batteri patogeni come Enterobacteriaceae, Clostridiales, Escherichia coli è maggiore rispetto alla norma, a discapito di batteri benefici per l’organismo.
Questa alterata composizione comporta uno stato infiammatorio in grado di favorire lo sviluppo di insulina-resistenza e diabete di tipo 2.
È stato inoltre osservato che la composizione del microbiota intestinale potrebbe essere utile non solo per individuare i soggetti a rischio di sviluppare il diabete, ma anche per prevedere la risposta alle diverse strategie nutrizionali e farmacologiche.