Tra i diversi organi del corpo sono tra i più laboriosi e i più ignorati perché, quando tutto va bene, svolgono i loro compiti in silenzio, senza dare alcun segno. Stiamo parlando dei reni che, come la vescica, fanno parte dell’apparato urinario.
Cosa sono e dove si trovano i reni
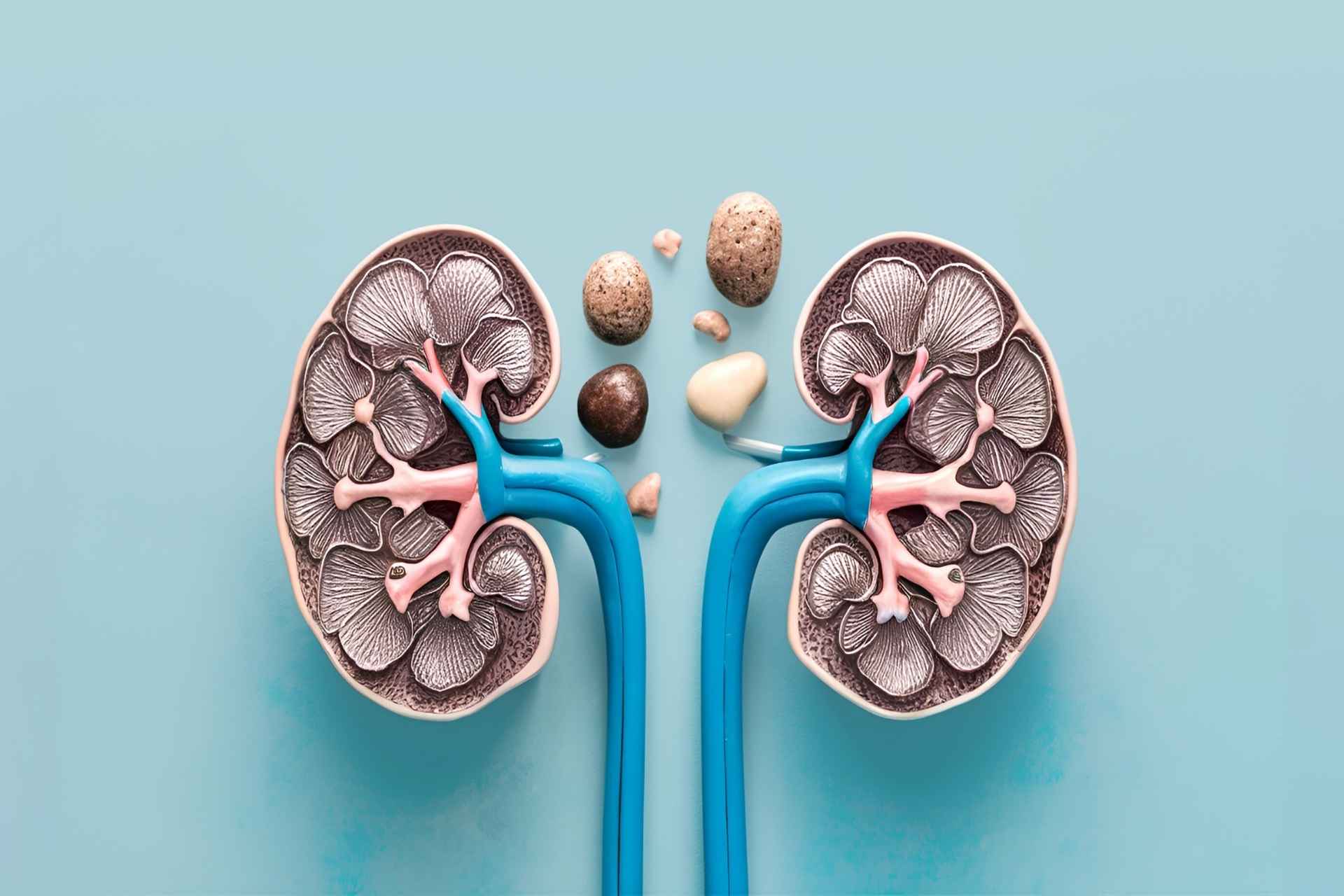
I reni sono due, hanno la forma di un fagiolo, sono grandi più o meno come un pugno e pesano circa un etto e mezzo. Si trovano nell’addome, a livello lombare, uno sul lato sinistro e l’altro sul lato destro.
Ogni rene è collegato alla vescica da un sottile condotto, l’uretere. Ricevono il sangue da un’arteria renale principale, che si divide in tronchi sempre più piccoli, fino ai glomeruli, a livello dei quali svolgono la principale funzione, ovvero la filtrazione del sangue.
Il “prodotto di scarto”, cioè l’urina, viene poi convogliata nella vescica, dalla quale viene espulsa attraverso l’uretra.
Cosa fanno i reni
I reni svolgono importanti e complesse funzioni:
- eliminano tutto ciò che per l’organismo è inutile o dannoso, come le scorie del metabolismo, i farmaci e moltissime altre sostanze;
- sintetizzano ormoni, per esempio l’eritropoietina (implicata nella produzione dei globuli rossi) e la renina (coinvolta nel controllo della pressione sanguigna);
- mantengono in equilibrio il patrimonio di acqua, sali minerali ecc., eliminando gli eccessi: così, se non si beve e si suda molto, il rene elimina pochissima acqua producendo urine concentrate, mentre al contrario, quando introduciamo molti liquidi, l’acqua in eccesso viene eliminata con urine diluite. L’urina (di norma, nell’adulto sano ne viene prodotta tra 800 e 1500 ml al giorno) è il risultato dell’attività di filtrazione.
Il lavoro dei reni è indispensabile per il corretto funzionamento dell’organismo e sono tanto specializzati che alcune persone possono vivere con un rene solo. Purtroppo, però, quando “vanno in tilt”, lo fanno senza dare disturbi e all’arrivo dei primi sintomi spesso la situazione è già molto compromessa: la loro perdita di efficienza, cioè l’incapacità dei reni di assicurare un normale eliminazione delle scorie e la regolare composizione dei liquidi dell’organismo, è una grave malattia chiamata insufficienza renale.
Un’insufficienza renale può insorgere in maniera acuta, in pochi giorni o poche ore, mentre l’insufficienza renale cronica è conseguenza di malattie renali croniche che danneggiano i reni nel corso di anni.
Le cause dell’insufficienza renale sono molte: ipertensione, arteriosclerosi e diabete, infiammazioni a carico del rene (glomerulonefriti e nefropatie interstiziali) che a volte si manifestano per un’infezione o per un’ostruzione delle vie urinarie, ma più spesso sono legate a un uso inappropriato di farmaci o sono una complicanza della gravidanza. Soprattutto nei più giovani, a causare un’insufficienza renale possono essere anche malattie renali ereditarie (come il rene policistico), lesioni renali secondarie a malattie delle vie urinarie o congenite, cioè presenti dalla nascita.
Dolore ai reni: cause e altri sintomi
Oltre a quelle già citate, esistono anche patologie a carico dei reni che, anche senza inficiarne gravemente la funzionalità, possono essere estremamente dolorose.
Il dolore ai reni, acuto o cronico, si manifesta al fianco o sulla schiena, nella zona lombare, a destra o a sinistra, può essere avvertito sotto forma di fitte o essere continuo, mentre si è in movimento o anche a riposo, limitarsi a una zona o arrivare fino al basso ventre.
In concomitanza al dolore ai reni possono manifestarsi anche altri sintomi, tra cui:
- febbre;
- vomito;
- astenia (perdita della forza muscolare, che provoca facile affaticamento);
- brividi;
- urine torbide o con tracce di sangue;
- bisogno frequente di urinare.
Come i sintomi, anche le possibili cause del dolore ai reni sono numerose. Le principali sono:
- infezioni;
- infiammazioni (nefrite, pielonefrite);
- calcoli, formazioni simili a piccoli “sassolini” (di dimensioni variabili da pochi mm fino a qualche cm) che si producono quando le urine risultano eccessivamente sature di sali minerali.
Altre possibili cause sono:
- cisti ai reni di natura benigna;
- tumori renali;
- malattia renale policistica (malattia genetica caratterizzata dalla formazione di cisti nel rene, che possono aumentare di numero e dimensione nel corso della vita);
- abuso di farmaci;
- traumi.
Male ai reni e mal di schiena: come distinguerli
Mal di schiena e dolori ai reni spesso vengono confusi, ma è possibile distinguerli in base alla localizzazione, al modo in cui si manifesta il dolore e ai sintomi che lo accompagnano.
Se il dolore è esteso a tutta la parte bassa della schiena e arriva ai glutei, è probabile che i reni non c’entrino, perché di solito la zona interessata è più circoscritta e si limita alla fascia centrale della schiena o ai lati dell’addome (di solito uno solo, infatti il male a un fianco è un sintomo abbastanza indicativo di un dolore renale).
Se il dolore prende, oltre alla zona lombare, anche la parte anteriore dell’addome è possibile che non sia solo mal di schiena, così pure se il dolore è costante. Se sono presenti calcoli o un’infezione renale, il dolore non se ne va finché non si interviene con una terapia (anche se a volte i calcoli vengono espulsi spontaneamente).
I disturbi renali possono manifestarsi anche con sintomi che non si associano al mal di schiena di origine muscolare, come difficoltà a urinare, tracce di sangue nelle urine o urine torbide, bisogno di urinare più spesso.
In caso di sintomi che fanno sospettare un problema renale, è necessario rivolgersi al medico: se l’anamnesi, (cioè la raccolta di informazioni su stile di vita, patologie, dieta, farmaci assunti, familiarità per eventuali patologie ecc.) e la descrizione dei sintomi da parte del paziente non sono sufficienti per la diagnosi, il medico può prescrivere alcuni esami, come analisi del sangue e delle urine per controllare i livelli delle cellule del sangue e della concentrazione di proteine e una eventuale ecografia o per esempio una TAC.
La terapia dipende dall’evento che ha generato la sintomatologia dolorosa: in caso di calcoli ai reni, la causa più comune, occorrono farmaci antidolorifici e, nel caso siano troppo grandi per venire espulsi spontaneamente dall’organismo, occorre intervenire chirurgicamente. La valutazione del quadro clinico e la scelta dell’opportuna terapia è di competenza dell’urologo e del nefrologo.
Calcoli ai reni: come si formano e cosa fare
La formazione di calcoli alle vie urinarie (detta calcolosi o litiasi) interessa il 10 per cento degli uomini e il 7 per cento delle donne, spesso a causa di regimi alimentari e stili di vita scorretti, ed è sempre più frequente anche in età pediatrica. Possono localizzarsi nei reni – dove si formano più di frequente – ma anche nell’uretere o nella vescica. Giocano un ruolo importante la familiarità, una scarsa assunzione di liquidi che aumenta la concentrazione di minerali nelle urine, diete squilibrate (ricche di proteine animali, grassi, zuccheri e sale), sovrappeso e sedentarietà. In Italia si stimano 100.000 nuovi casi l’anno, con un rischio elevato di recidive, in parte evitabili se si eseguisse di routine l’esame chimico-fisico del calcolo, utile per identificare le sostanze responsabili della sua formazione e limitarne l’apporto con la dieta.
I calcoli si formano quando le urine risultano eccessivamente sature di sali minerali, che tendono ad “appiccicarsi”, formando così dei cristalli sempre più grossi, che diventano simili a veri e propri “sassolini”. I calcoli più comuni sono costituiti da:
- calcio (70% dei casi, soprattutto ossalato);
- acido urico (10-20%, legati a un’alimentazione ricca di proteine animali).
Esistono anche calcoli a base di struvite (10-20%), un mix di magnesio, ammonio e fosfato, che si formano solitamente a seguito di infezioni urinarie. Possono restare per lungo tempo “silenti”, finché non migrano dalla loro sede, causando un’ostruzione delle vie urinarie – per lo più nell’uretere – che determina l’insorgenza di una colica renale.
La colica si manifesta con un dolore violento, intermittente, che da un fianco si irradia alla schiena e alla regione genitale; può essere accompagnata da nausea, vomito e sangue nelle urine. La comparsa di febbre e brividi può essere la spia di una sovra-infezione batterica, la complicanza più seria, che va trattata tempestivamente. Oggi sono disponibili vari approcci terapeutici, sempre più “su misura”, in base alle caratteristiche del calcolo e alla tipologia di paziente.
Terapie per i calcoli ai reni
In caso di calcoli, esistono diversi rimedi che possono rappresentare un vero toccasana per i reni, tra i quali l’urologo o il nefrologo sceglierà dopo aver sottoposto il paziente a un’attenta visita e a eventuali esami.
Quando si scatena una colica, la terapia farmacologica è il primo step. Il dolore si placa con adeguata assunzione di liquidi e farmaci ad azione antidolorifica (somministrati per via orale, intramuscolare o endovenosa, a seconda dei casi), come per esempio:
- antispastici;
- analgesici;
- FANS (farmaci antinfiammatori non steroidei).
Inoltre, in caso di vomito sono indicati farmaci antiemetici.
Esistono poi anche alcuni rimedi per cercare di “sciogliere” i calcoli (come il citrato di potassio in caso siano di acido urico) o di agevolarne la naturale espulsione se i calcoli sono piccoli e non c’è forte dolore, ostruzione delle vie urinarie, infezione o disfunzione renale (per esempio i diuretici tiazidici, adatti in caso di calcoli di calcio).
Quando i farmaci non bastano, ci sono altri trattamenti che hanno lo scopo di frantumare i calcoli, la cui scelta dipende dalle caratteristiche del paziente:
- litotrissia extracorporea a onde d’urto: una procedura non invasiva che viene effettuata con l’utilizzo di un macchinario che veicola le onde d’urto (senza anestesia né incisioni, ma indicata solo se i calcoli sono di piccole dimensioni e vengono poi espulsi con l’urina);
- litotrissia percutanea: prevede un’incisione sul fianco di 1-2 cm attraverso la quale viene inserito uno strumento dotato di una sonda a ultrasuoni che frammenta i calcoli (i frammenti vengono poi aspirati o rimossi con una pinza);
- litotrissia endoscopica con laser a olmio: indicata in particolare per calcoli uretrali, che prevede l’inserimento in anestesia generale di una sonda nell’uretra (senza bisogno di incisioni) mediante la quale il calcolo viene raggiunto, frantumato con un laser a olmio e rimosso.
La chirurgia a cielo aperto, la procedura più invasiva e con il maggiore rischio di complicanze, è ormai riservata solo a casi molto complessi e per i quali sono sconsigliati altri approcci terapeutici.
Prevenire i calcoli renali
Per la salute dei reni, l’alimentazione gioca un ruolo importante, innanzitutto nel ridurre il rischio di formazione dei calcoli e nel prevenirne la ricomparsa, in quanto la quantità di liquidi e il tipo di dieta influiscono direttamente sulla concentrazione urinaria dei sali minerali responsabili della calcolosi.
Le regole generali di base per quanto riguarda l’alimentazione sono:
- bere circa 2-2,5 litri di acqua al giorno, evitando bibite zuccherate o alcolici: un’abbondante idratazione aumenta la produzione di urine, ne riduce la concentrazione e facilita l’espulsione spontanea di eventuali piccoli calcoli già formati;
- assumere la quantità corretta di calcio (circa 1 grammo/giorno), senza eccessi né restrizioni;
- non eccedere nel consumo di proteine animali, per ridurre l’introito di acidi urici;
- limitare il sale da cucina e i cibi ricchi di grassi saturi;
- evitare il consumo eccessivo di alimenti ricchi di ossalato di calcio (per esempio cioccolato, frutta secca, spinaci, barbabietole, frutti di bosco);
- assumere alimenti ricchi di vitamina C, che inibisce la formazione di cristalli nelle urine;
- aumentare il consumo di frutta e verdura fresche.
Inoltre, per prevenire la comparsa di disturbi ai reni è opportuno:
- curare le malattie che possono causare un danno renale (come ipertensione, arteriosclerosi e diabete) e correggere le condizioni che ne possono favorire la comparsa (obesità, sovrappeso, colesterolo e trigliceridi elevati, sedentarietà ecc.);
- non fumare;
- controllare regolarmente la pressione;
- rivolgersi subito al medico per la terapia appropriata in caso di infezioni urinarie, calcolosi renale o un’ostruzione cronica delle vie urinarie;
- evitare un uso prolungato di farmaci potenzialmente tossici per i reni, come analgesici o antinfiammatori;
- anche in assenza di sintomi, eseguire un esame delle urine almeno ogni due anni.
Microbiota intestinale e salute dei reni
Il microbiota intestinale svolge un ruolo sempre più riconosciuto nella salute dei reni, grazie a una complessa interazione tra intestino, metabolismo e funzione renale.
Ecco un riepilogo basato sugli studi scientifici pubblicati:
L’asse intestino-rene
L’asse intestino-rene è una via bidirezionale in cui il microbiota intestinale influenza la salute renale e, reciprocamente, la disfunzione renale può alterare la composizione del microbiota. Le principali vie di interazione includono:
- produzione di metaboliti: il microbiota produce metaboliti come acidi grassi a catena corta (SCFA) e uremici (p. es. indossil solfato, p-cresil solfato) che influenzano direttamente l’infiammazione, il metabolismo e la funzione renale.
- regolazione immunitaria: il microbiota modula l’infiammazione sistemica, che è un fattore chiave nello sviluppo della malattia renale cronica (MRC) e in altre patologie renali.
- permeabilità intestinale: l’aumento della permeabilità intestinale (leaky gut) favorisce la traslocazione di endotossine e molecole infiammatorie nel circolo sistemico, aggravando l’infiammazione renale.
Malattia renale cronica e microbiota
Nei pazienti con malattia renale cronica si osserva una disbiosi caratterizzata da una riduzione di batteri benefici (come quelli che producono SCFA) e un aumento di specie che producono tossine uremiche. Metaboliti come l’indossil solfato e il p-cresil solfato sono associati a:
- progressione della malattia.
- fibrosi renale.
- rischio cardiovascolare.
Studi suggeriscono che probiotici, prebiotici e simbiotici possono migliorare il profilo del microbiota nei pazienti con malattia renale cronica, riducendo i livelli di metaboliti uremici e infiammazione.
Microbiota e calcoli renali
Il microbiota intestinale può influenzare il rischio di formazione di calcoli renali. Sappiamo per esempio che un batterio, chiamato Oxalobacter formigenes, degrada l’ossalato ed è associato a un ridotto rischio di calcoli da ossalato di calcio. La sua assenza o riduzione può aumentare il rischio di iperossaluria e formazione di calcoli. Inoltre, altri batteri intestinali contribuiscono al metabolismo degli ossalati e dei sali minerali, influenzando la formazione di calcoli.
Malattie renali acute e microbiota
Nelle condizioni di danno renale acuto (AKI), una disbiosi intestinale può amplificare l’infiammazione e lo stress ossidativo. La traslocazione di lipopolisaccaridi (LPS) e altre tossine intestinali aggrava il danno renale. Sappiamo anche grazie a studi preliminari che modulare il microbiota può attenuare l’infiammazione sistemica e migliorare il recupero da danno renale acuto.
Approcci terapeutici
L’intervento sul microbiota intestinale è un’area promettente per il trattamento delle malattie renali.
Alcuni ceppi probiotici, come Lactobacillus e Bifidobacterium, mostrano potenziale nel ridurre le tossine uremiche e migliorare i marcatori infiammatori. Prebiotici e fibre alimentari in generale migliorano la produzione di SCFA e riducono la permeabilità intestinale. Infine anche se ancora sperimentale, il trapianto di microbiota potrebbe rappresentare una strategia innovativa per ripristinare l’omeostasi del microbiota in pazienti con disfunzione renale.